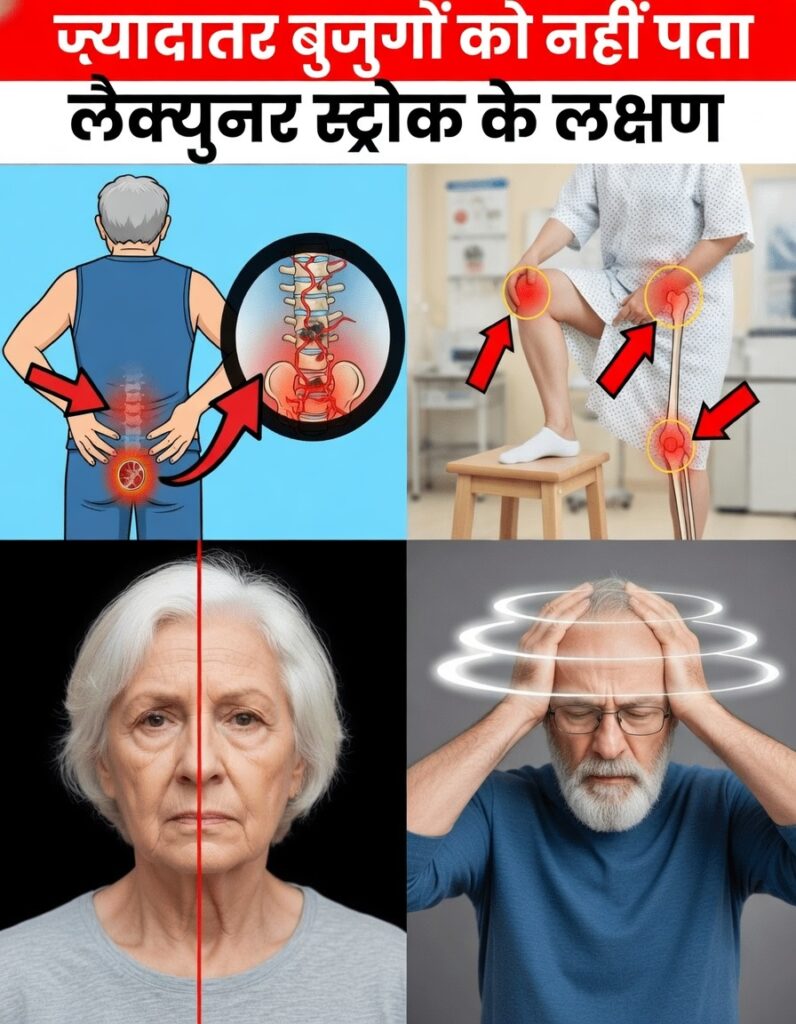
60 की उम्र के बाद नज़र आने वाले छोटे बदलाव – क्या ये सिर्फ़ उम्र का असर है?
बहुत से 60 वर्ष से ऊपर के लोग हल्के‑फुल्के ठोकर लगना, कभी‑कभार भूल जाना, या शरीर में कुछ सेकंड के लिए अजीब सा एहसास होना देखकर इसे साधारण बुढ़ापे का हिस्सा मान लेते हैं। लेकिन ऐसे मामूली लगने वाले बदलाव कभी‑कभी दिमाग की गहराई में होने वाले लैक्यूनर स्ट्रोक (Lacunar Stroke) जैसे गंभीर छोटे‑छोटे स्ट्रोक की ओर इशारा कर सकते हैं, जो शुरुआत में अक्सर चुपचाप हो जाते हैं।
शोध के अनुसार, लैक्यूनर स्ट्रोक सभी इस्केमिक स्ट्रोक (इस्केमिक स्ट्रोक = खून की सप्लाई रुकने से होने वाला स्ट्रोक) का लगभग 20–25% होते हैं। “साइलेंट” यानी बिना साफ़ लक्षण वाले लैक्यूनर स्ट्रोक 60 वर्ष से ऊपर दिखने में स्वस्थ लोगों के लगभग 20–40% में एमआरआई पर दिखाई देते हैं, और 80 वर्ष की उम्र के बाद यह प्रतिशत और बढ़ जाता है। परेशानी की बात यह है कि शुरुआती छोटे संकेत अक्सर नज़रअंदाज़ हो जाते हैं, और समय के साथ इनका असर चुपचाप जमा होता जाता है।
लेख के अंत तक बने रहें, क्योंकि हम ऐसे व्यावहारिक कदमों पर भी बात करेंगे जिन्हें कोई भी आज से अपनाकर अपनी मस्तिष्क और रक्त वाहिकाओं (ब्रेन वैस्क्युलर हेल्थ) की बेहतर सुरक्षा शुरू कर सकता है, और यह समझ पाएगा कि डॉक्टर से कब ज़रूर बात करनी चाहिए।
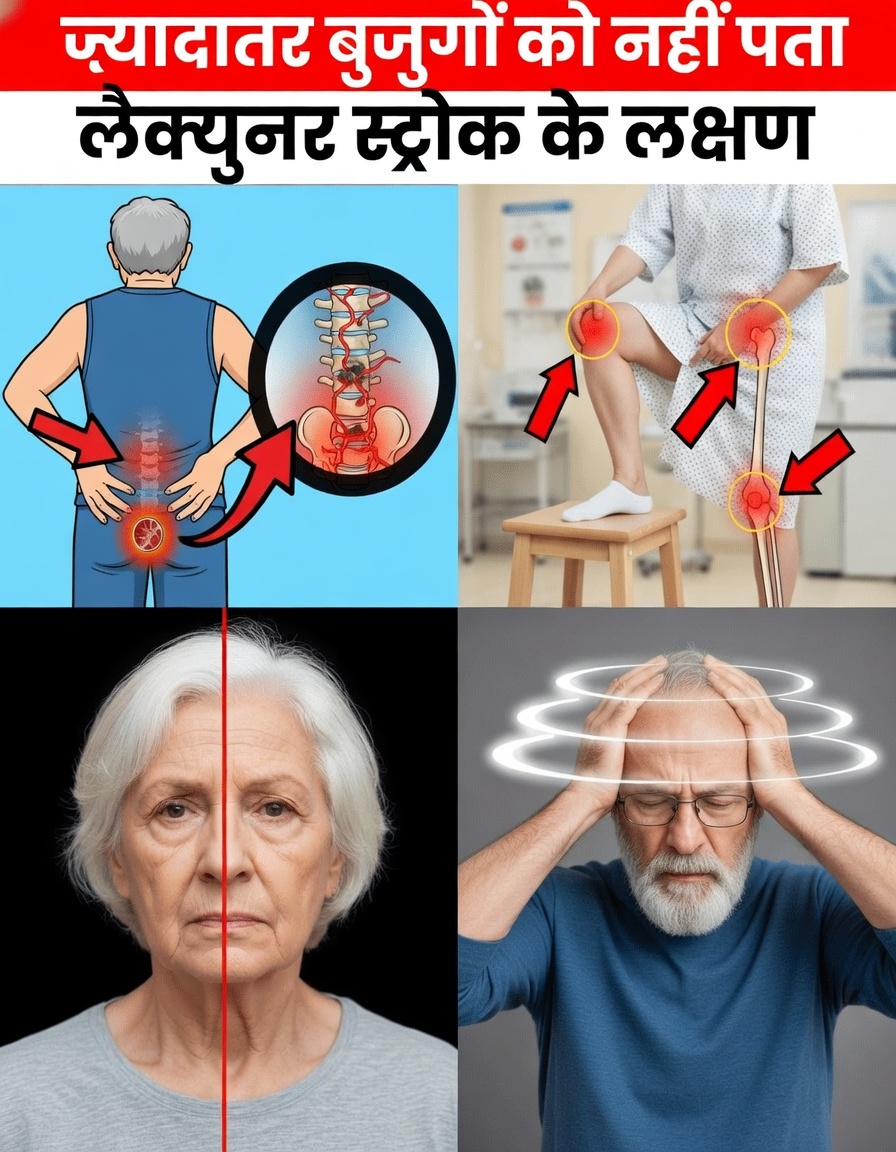
लैक्यूनर स्ट्रोक अक्सर पकड़ में क्यों नहीं आते?
लैक्यूनर स्ट्रोक तब होते हैं जब दिमाग की गहराई में जाने वाली बहुत पतली, छोटी धमनी (penetrating arteries) किसी अवरोध से बंद हो जाती हैं। यह अवरोध आमतौर पर लंबे समय से चल रही समस्याओं जैसे उच्च रक्तचाप, मधुमेह या अन्य वैस्क्युलर बदलावों के कारण होता है।
बड़े स्ट्रोक के विपरीत, जो भाषा बोलने में दिक्कत, चेहरा टेढ़ा होना या हाथ‑पैर अचानक सुन्न पड़ जाना जैसे स्पष्ट और नाटकीय संकेत देते हैं, लैक्यूनर स्ट्रोक अक्सर:
- बेसल गैन्ग्लिया
- थैलेमस
- या व्हाइट मैटर ट्रैक्ट्स
जैसे गहरे हिस्सों को प्रभावित करते हैं, लेकिन इनमें सामान्य “कॉर्टिकल” संकेत (जैसे अफ़ाज़िया – बोलने में दिक्कत, या नेग्लेक्ट – आधे शरीर की अनदेखी) ज़्यादातर नहीं दिखते।
अध्ययनों से पता चला है कि इनमें से कई स्ट्रोक तो क्लिनिकली “साइलेंट” रहते हैं – यानी शुरू में कोई साफ़ लक्षण महसूस नहीं होते। लेकिन ऐसे कई छोटे‑छोटे स्ट्रोक समय के साथ मिलकर:
- चलने‑फिरने की क्षमता
- सोचने‑समझने और याद रखने की शक्ति
- और संतुलन
पर धीरे‑धीरे नकारात्मक असर डाल सकते हैं। बड़े स्तर पर किए गए एमआरआई शोध बताते हैं कि बढ़ती उम्र के साथ दिमाग में ऐसे परिवर्तन काफ़ी आम हो जाते हैं। इसलिए शरीर और दिमाग में आने वाले धीमे या रुक‑रुक कर दिखने वाले बदलावों पर ध्यान देना बहुत ज़रूरी है।
अच्छी बात यह है कि अगर पैटर्न को जल्दी पहचान लिया जाए, तो जीवनशैली में बदलाव और डॉक्टर से समय पर सलाह लेकर वैस्क्युलर स्वास्थ्य को काफी हद तक बेहतर रखा जा सकता है।
मुख्य जोखिम कारक जिन्हें नज़रअंदाज़ नहीं करना चाहिए
कुछ स्थितियाँ दिमाग की छोटी रक्त वाहिकाओं को नुकसान पहुंचने की संभावना को बढ़ा देती हैं:
- लंबे समय से जारी उच्च रक्तचाप (High Blood Pressure)
- मधुमेह (Diabetes)
- धूम्रपान या पहले लंबा स्मोकिंग इतिहास
- उच्च कोलेस्ट्रॉल
- बढ़ती उम्र
- कुछ हृदय रोग, जैसे एट्रियल फ़ाइब्रिलेशन (Atrial Fibrillation)
इन जोखिम कारकों की नियमित जांच, इलाज और स्वस्थ जीवनशैली के साथ प्रबंधन करना ब्रेन हेल्थ की बुनियादी सुरक्षा है।
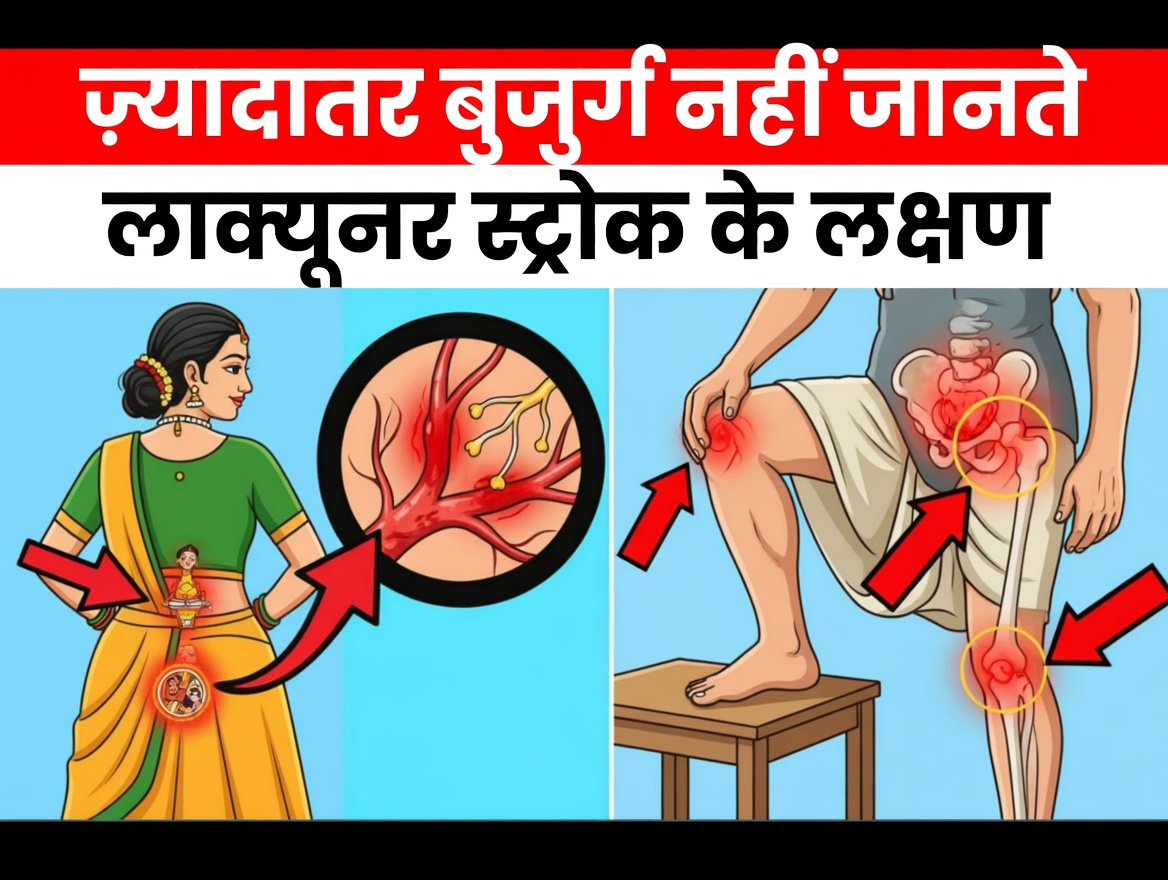
60+ उम्र वालों में दिखने वाले 7 आम लेकिन अक्सर छूट जाने वाले संकेत
नीचे दिए गए पैटर्न मेडिकल रिसर्च और क्लिनिकल अनुभव में बार‑बार सामने आए हैं। ध्यान रहे, ये संकेत कई अन्य कारणों से भी हो सकते हैं, लेकिन अगर:
- अचानक शुरू हों
- एक तरफ़ ज़्यादा दिखें
- या कुछ‑कुछ समय बाद “सीढ़ियों की तरह” बढ़ते जाएँ
तो इन्हें गंभीरता से नोट करना समझदारी है।
1. कुछ सेकंड से कुछ मिनट तक रहने वाली उलझन या मानसिक “धुंध”
कभी‑कभी ऐसा लगना कि:
- अचानक दिमाग धुंधला हो गया
- दिशा‑बोध (कहाँ हैं, क्या कर रहे हैं) क्षण भर के लिए गड़बड़ा गया
- या कुछ पलों के लिए “खो से गए”, फिर सब सामान्य हो गया
ऐसे छोटे, क्षणिक एपिसोड गहरी दिमागी संरचनाओं में रक्त प्रवाह के रुक‑रुक कर होने वाले बदलावों (mini ischemic events) का शुरुआती संकेत हो सकते हैं।
2. याददाश्त, ध्यान या मूड में धीरे‑धीरे आने वाले बदलाव
- काम करते समय ज़्यादा समय लगना
- योजना बनाने, चीज़ें व्यवस्थित करने में मुश्किल
- पहले की तुलना में उत्साह में कमी, सामाजिक रूप से अलग‑थलग होना
वैस्क्युलर कॉग्निटिव बदलाव अक्सर धीरे‑धीरे नहीं, बल्कि “स्टेप‑वाइज़” यानी एक स्तर से दूसरे स्तर पर छलांग की तरह बिगड़ते हैं; इसके बीच‑बीच में कुछ समय स्थिर भी रह सकते हैं।
3. पेशाब की तेज़ इच्छा, बार‑बार पेशाब या हल्का रिसाव
- अचानक टॉयलेट जाने की बहुत तेज़ जरूरत महसूस होना
- दिन और रात दोनों समय टॉयलेट के चक्कर बढ़ जाना
- कभी‑कभार पेशाब का नियंत्रण न रहना या हल्का रिसाव
फ्रंटल लोब और गहरी न्यूरल पाथवे को नुकसान होने से मूत्राशय नियंत्रित करने वाले सिग्नल प्रभावित हो सकते हैं, जिससे ऐसा व्यवहारिक बदलाव दिख सकता है।
4. चलने और संतुलन में बढ़ती कठिनाई
- कदम छोटे‑छोटे और घिसटने जैसे पड़ना
- ऐसा लगना कि पैर ज़मीन से “चिपक” रहे हैं
- मुड़ने के लिए बहुत छोटे‑छोटे कई कदम लेने पड़ना
- बिना स्पष्ट कारण के ठोकर लगना या गिरना
वैस्क्युलर बदलाव अक्सर बेसल गैन्ग्लिया और संबंधित क्षेत्रों को प्रभावित करते हैं। कई बार इसका असर पहले लोअर बॉडी (कमर से नीचे) के मूवमेंट पर दिखता है, जबकि हाथ सामान्य से दिख सकते हैं, और अक्सर कंपकंपी (tremor) नहीं होती – जिससे लोग इसे स्ट्रोक की जगह सिर्फ़ “कमज़ोरी” या उम्र का असर समझ लेते हैं।
5. हाथ या पैर में अस्थायी कमज़ोरी या अनाड़ीपन
- अचानक किसी एक हाथ या पैर में भारीपन महसूस होना
- चीज़ें बार‑बार हाथ से छूट जाना
- किसी एक तरफ़ सामान्य से ज़्यादा सुस्ती या ढीलापन
ये परिवर्तन कुछ मिनटों से घंटों तक रहकर ठीक हो सकते हैं, या हल्की‑सी कमज़ोरी लंबे समय तक बनी रह सकती है। ऐसे “प्योर मोटर” पैटर्न लैक्यूनर स्ट्रोक की सबसे पहचानी जाने वाली प्रस्तुतियों में से हैं।
6. शरीर के एक तरफ़ असामान्य संवेदना
- अचानक चेहरे, हाथ या पैर (या इनका कोई संयोजन) में सुन्नपन या झनझनाहट
- एक तरफ़ हल्की जलन या चुभन जैसा एहसास
- स्पर्श, गर्म/ठंड के एहसास में बदलाव
जब थैलेमस या अन्य संवेदनात्मक रास्ते प्रभावित होते हैं, तो शरीर के एक हिस्से में लंबे समय तक रहने वाले ये सेंसरी बदलाव दिख सकते हैं।
7. समन्वय में गड़बड़ी या चक्कर जैसा एहसास
- हाथ‑पैर ठीक से तालमेल न बिठा पाना, वस्तु पर पकड़ गड़बड़ होना
- चलते या उठते समय अस्थिरता महसूस होना
- सिर घुमाने या स्थिति बदलने पर घूमने‑जैसा (वर्टिगो जैसा) अनुभव
पोंस (pons) या अन्य गहरे ब्रेन क्षेत्रों में रक्त प्रवाह की समस्या से एटैक्सिया (समन्वय की गड़बड़ी) से जुड़े ये लक्षण दिखाई दे सकते हैं।
ध्यान रहे, इनमें से बहुत से संकेत सामान्य बुढ़ापे या अन्य बीमारियों से भी मेल खाते हैं, जो इन्हें और भी आसानी से नजर से ओझल कर देता है।
सामान्य उम्र बढ़ने से यह कैसे अलग दिख सकता है?
नीचे की सारणी इस फर्क को समझने में मदद कर सकती है कि कब बदलाव साधारण उम्र के साथ होने वाला माना जा सकता है और कब वह लैक्यूनर स्ट्रोक जैसे कारणों की ओर इशारा कर सकता है।
| पहलू | लैक्यूनर स्ट्रोक से जुड़े संभावित पैटर्न | साधारण उम्र से जुड़ी सामान्य बदलावट | अन्य आम कारण (जैसे गठिया, जोड़ों की तकलीफ) |
|---|---|---|---|
| शुरुआत (Onset) | अक्सर अचानक, सीढ़ीनुमा (step-wise) या कभी‑कभार उतार‑चढ़ाव के साथ | बहुत धीरे‑धीरे, वर्षों में बढ़ने वाली | आमतौर पर धीरे‑धीरे, ज़्यादातर काम या मेहनत से बढ़ने वाली |
| मुख्य विशेषताएँ | अधिकतर शरीर के एक हिस्से या किसी विशेष फ़ंक्शन तक सीमित (जैसे सिर्फ़ एक हाथ या पैर) | समग्र सुस्ती, थोड़ा‑सा धीमापन, हल्की भूलने की आदत | जॉइंट स्टिफ़नेस, दर्द, सूजन, खास जोड़ों तक सीमित दिक्कत |
| बढ़ने का तरीका | अलग‑अलग छोटे घटनाओं के बाद कुल मिलाकर गिरावट; बीच‑बीच में स्थिरता के दौर | बहुत धीमी, अपेक्षाकृत समान रफ्तार वाली गिरावट | काम करने पर दर्द ज्यादा, आराम करने पर राहत |
| जुड़े हुए बदलाव | संतुलन, पेशाब का नियंत्रण, सोच‑समझ और मूड में परिवर्तन एक साथ दिखाई दे सकते हैं | केवल हल्की भूल, नाम याद करने में देर, लेकिन रोज़मर्रा के काम ज्यादातर ठीक | सिर्फ़ दर्द या जकड़न; दिमागी कार्य सामान्य रहते हैं |
इन भिन्नताओं पर नज़र रखना और समय के साथ बदलावों की “स्टोरी” समझना निदान के लिए महत्वपूर्ण है।

आज से ही ब्रेन वैस्क्युलर हेल्थ को बेहतर करने के व्यावहारिक उपाय
डॉक्टर के पास जाने का इंतज़ार किए बिना भी आप कई सकारात्मक कदम उठा सकते हैं। ये आदतें दिमाग की छोटी रक्त वाहिकाओं सहित पूरे हृदय‑रक्तवाहिकीय तंत्र के लिए फ़ायदेमंद हैं:
-
रक्तचाप की नियमित निगरानी
- घर पर ब्लड प्रेशर मशीन से मापें।
- आपके डॉक्टर की सलाह के अनुसार सामान्यतः 130/80 mmHg से कम का स्थिर रेंज लक्ष्य रखें (यदि डॉक्टर अलग लक्ष्य दें, तो उसी का पालन करें)।
-
मेडिटेरेनियन शैली का भोजन पैटर्न अपनाएँ
- अधिक सब्ज़ियाँ, फल, साबुत अनाज (whole grains)
- नियमित रूप से मछली और दालें
- जैतून का तेल जैसे हेल्दी फैट
- रेड मीट, तली‑भुनी और अत्यधिक प्रोसेस्ड चीज़ें सीमित करें।
-
नियमित शारीरिक गतिविधि
- सप्ताह के ज़्यादातर दिनों में 20–30 मिनट तेज़ या आरामदायक वॉक
- सरल बैलेंस एक्सरसाइज़, जैसे एक पैर पर खड़े होना (किसी मज़बूत सहारे के पास)
- स्ट्रेचिंग और हल्की मांसपेशी मज़बूत करने वाली कसरतें।
-
पर्याप्त पानी और नमक पर नियंत्रण
- दिन भर में पर्याप्त मात्रा में पानी पीएँ (किडनी/हार्ट की हालत के अनुसार डॉक्टर की सलाह लें)
- खाने में अतिरिक्त नमक, अचार, पैकेज्ड स्नैक्स, चिप्स आदि कम से कम रखें।
-
धूम्रपान से पूरी तरह दूरी और शराब सीमित करें
- स्मोकिंग पूरी तरह छोड़ना दिमाग और दिल दोनों के लिए सबसे बड़ा सकारात्मक कदम है।
- शराब का सेवन यदि हो भी, तो डॉक्टर की सलाह के अनुसार सीमित मात्रा में रखें, या पूरी तरह छोड़ दें।
-
नियमित हेल्थ चेक‑अप
- कोलेस्ट्रॉल, शुगर लेवल, किडनी फंक्शन, और हृदय की धड़कन (Heart rhythm) की समय‑समय पर जांच
- जरूरत पड़ने पर डॉक्टर की सलाह से दवाइयों की सही डोज और निरंतर निगरानी।
-
डॉक्टर से प्रिवेंटिव दवाइयों पर बात करें
- यदि आप हाई‑रिस्क ग्रुप में हैं, तो डॉक्टर से लो‑डोज़ एस्पिरिन, स्टैटिन या अन्य वैस्क्युलर प्रोटेक्शन दवाओं की उपयुक्तता पर चर्चा करें।
- दवा कभी भी खुद से शुरू या बंद न करें।
छोटे‑छोटे, लेकिन लगातार किए गए ऐसे कदम महीनों और वर्षों में मिलकर स्ट्रोक और छोटे वैस्क्युलर डैमेज के खतरे को काफी हद तक घटा सकते हैं।
डॉक्टर से कब ज़रूर संपर्क करना चाहिए?
यदि आप या आपके किसी परिजन में निम्न पैटर्न दिखें, तो इंतज़ार करने की बजाय तुरंत मेडिकल सलाह लेना बेहतर है:
- अचानक शुरू हुई कमज़ोरी, सुन्नपन, या संतुलन बिगड़ना
- शरीर के एक तरफ़ विशेष रूप से प्रभाव दिखना (चेहरा, हाथ या पैर)
- बोलने, समझने, देख पाने या चलने में अचानक दिक्कत
- बार‑बार होने वाले उलझन के छोटे एपिसोड या व्यवहार में स्पष्ट बदलाव
- पेशाब का नियंत्रण, सोच‑समझ और चलने की क्षमता में साथ‑साथ गिरावट
ऐसे मामलों में डॉक्टर:
- विस्तृत इतिहास और न्यूरोलॉजिकल जांच कर सकते हैं
- ज़रूरत पड़ने पर एमआरआई (MRI) या अन्य इमेजिंग सुझा सकते हैं
- ब्लड प्रेशर, शुगर, कोलेस्ट्रॉल और दिल की धड़कन की जांच कर सकते हैं
- और भविष्य के स्ट्रोक जोखिम को कम करने के लिए दवाइयों व जीवनशैली संबंधी योजना बना सकते हैं।
जल्दी कदम उठाने से परिणाम बेहतर होते हैं, क्योंकि इससे आगे होने वाले नुकसान को रोका या कम किया जा सकता है।
सामान्य प्रश्न (FAQ)
1. लैक्यूनर स्ट्रोक अन्य स्ट्रोक से अलग कैसे हैं?
लैक्यूनर स्ट्रोक:
- दिमाग की बहुत छोटी, गहरी धमनियों में रुकावट के कारण होते हैं।
- आमतौर पर “सबको दिख जाने वाले” कॉर्टिकल लक्षण (जैसे भाषा, नज़र, व्यक्तित्व में बड़े बदलाव) कम दिखाते हैं।
- अक्सर सिर्फ़ शरीर के एक हिस्से में कमज़ोरी, संवेदनात्मक बदलाव, या चाल में बदलाव जैसे सूक्ष्म और गहरे (subcortical) लक्षण देते हैं।
इसके विपरीत, बड़े स्ट्रोक में पूरे आधे शरीर की लकवा, बोलने में गंभीर दिक्कत या अचानक दृष्टि हानि जैसे लक्षण अधिक आम हैं।
2. क्या केवल जीवनशैली बदलने से सच में फर्क पड़ सकता है?
हाँ। कई अध्ययनों ने दिखाया है कि:
- रक्तचाप को नियंत्रित रखना
- मधुमेह और कोलेस्ट्रॉल का सही प्रबंधन
- धूम्रपान छोड़ना
- और नियमित व्यायाम
इन सब से छोटी रक्त वाहिकाओं की क्षति की गति धीमी हो सकती है और भविष्य में होने वाले स्ट्रोक तथा संज्ञानात्मक गिरावट (कॉग्निटिव डिक्लाइन) का जोखिम घट सकता है। दवाएँ और जीवनशैली – दोनों मिलकर आम तौर पर सबसे अच्छा सुरक्षा कवच बनाते हैं।
3. अगर एमआरआई में “साइलेंट” लैक्यूनर स्ट्रोक दिखें, लेकिन कोई साफ़ लक्षण न हों, तो क्या यह भी गंभीर है?
साइलेंट लैक्यूनर स्ट्रोक का मतलब है कि:
- दिमाग की छोटी रक्त वाहिकाओं में पहले से कुछ डैमेज हो चुका है
- भविष्य में स्ट्रोक, चलने‑फिरने की समस्या, या मेमोरी‑सम्बंधी दिक्कतों का जोखिम बढ़ गया है
भले ही अभी आपको कोई स्पष्ट शिकायत न हो, लेकिन ऐसे निष्कर्ष को हल्के में नहीं लेना चाहिए। डॉक्टर से चर्चा कर:
- ब्लड प्रेशर, शुगर, कोलेस्ट्रॉल नियंत्रण
- स्मोकिंग, डाइट, व्यायाम जैसी आदतों में सुधार
- और ज़रूरत पड़ने पर दवाइयों
के बारे में योजना बनाना भविष्य के लिए बहुत महत्वपूर्ण हो सकता है।
यह लेख केवल जानकारी के उद्देश्य से लिखा गया है। यह किसी भी तरह से आपके व्यक्तिगत उपचार, निदान या मेडिकल सलाह का विकल्प नहीं है। अपने किसी भी लक्षण, परीक्षण या स्वास्थ्य संबंधी चिंता के लिए हमेशा किसी योग्य डॉक्टर या हेल्थकेयर प्रोफेशनल से व्यक्तिगत रूप से सलाह लें।